Quand, lors d’une grossesse, survient un décollement placentaire, l’inquiétude de la mère et de son entourage est immense. Ce trouble rare mais grave se manifeste par la séparation du placenta de l’utérus, pouvant mettre en jeu la santé du bébé et de la mère. Le temps de résorption de l’hématome rétroplacentaire reste une question essentielle, car il conditionne la poursuite de la grossesse et oriente le traitement à adopter. Sans résumer prématurément, chaque symptôme, cause et modalité de prise en charge doit être analysé au plus près afin d’offrir un éclairage rassurant et informatif aux futures mamans soucieuses de bien comprendre ce défi médical.
🔎 Le décollement placentaire correspond à une séparation précoce du placenta avant l’accouchement, mettant en danger la mère et le bébé ;
🩸 Saignements, douleurs intenses et contractions inhabituelles constituent les signes d’alerte majeurs ;
🩻 L’échographie joue un rôle clé pour diagnostiquer la présence d’un hématome rétroplacentaire et évaluer la situation du fœtus ;
⏳ La résorption de l’hématome varie de une à plusieurs semaines selon la sévérité et le respect des recommandations ;
🚨 Un décollement placentaire non traité expose à de graves risques pour la grossesse : souffrance fœtale, prématurité, hémorragie, anémie pour la mère ;
🛏️ Repos, surveillance médicale rapprochée, voire hospitalisation et césarienne en urgence selon la gravité ;
👶 Un suivi constant et une vigilance accrue permettent, dans de nombreux cas, un aboutissement heureux de la grossesse.
Comprendre le décollement placentaire : définition et enjeux
Dans l’univers de la grossesse, le décollement placentaire représente l’un des événements les plus redoutés, bien que rarissime. Il s’agit d’une séparation prématurée, partielle ou totale, du placenta de la paroi utérine. Cette situation surgit le plus souvent au troisième trimestre, privant progressivement le fœtus de nutriments et d’oxygène si rien n’est fait. Le placenta, essentiel à l’échange mère-bébé, ne se « recolle » jamais, mais l’hématome rétroplacentaire peut régresser grâce à un traitement adapté et au repos.
La distinction entre décollement placentaire partiel et complet est vitale. Le premier permet parfois une prise en charge conservatrice, tandis que le second, plus dramatique, relève de l’urgence absolue. Ce diagnostic soulève de vives inquiétudes, car il expose la mère à de sérieux risques hémorragiques, et le bébé à des complications périnatales. Les femmes enceintes, notamment celles exposées à certains facteurs de risque, doivent donc être attentives à tout symptôme inhabituel, afin de garantir autant que possible un équilibre protecteur jusqu’au terme de la grossesse.
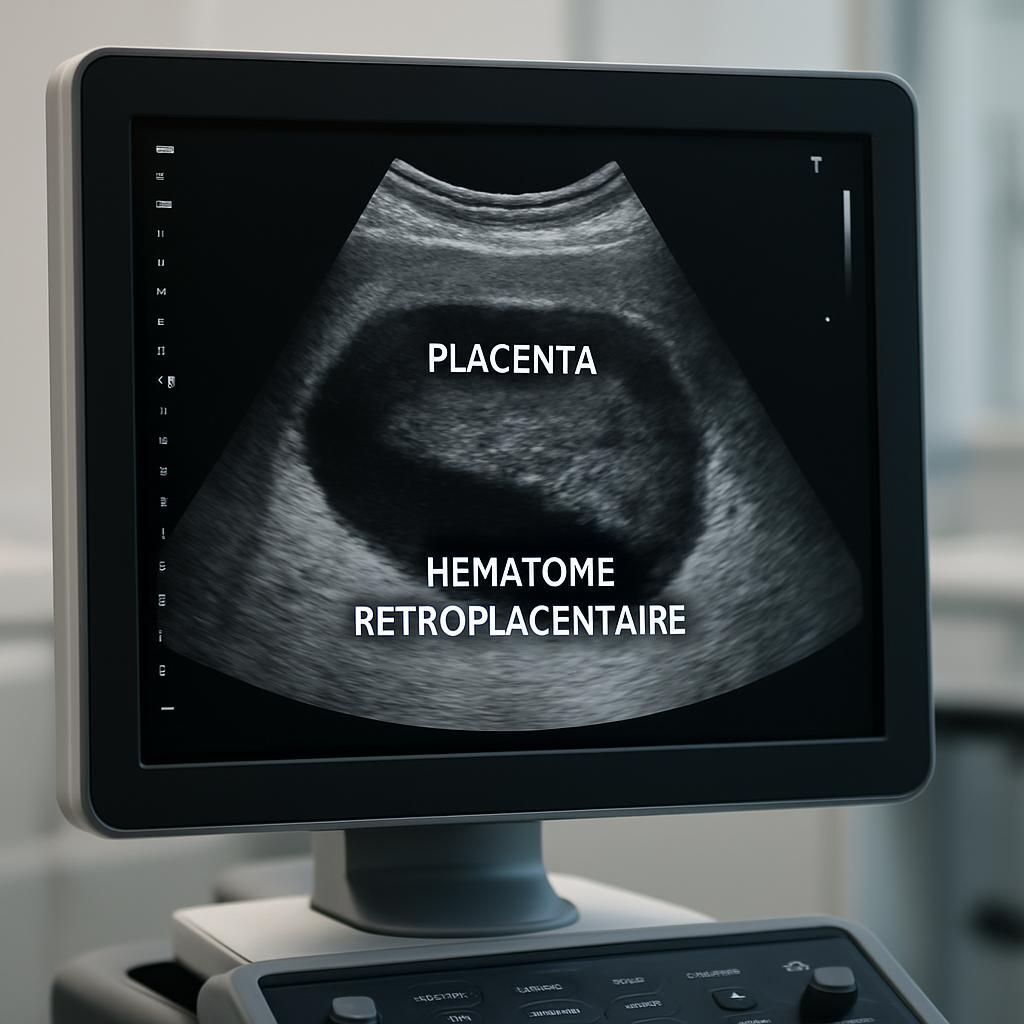
Qu’est-ce qu’un décollement placentaire et son impact pendant la grossesse ?
Le décollement placentaire se définit par une perte d’adhérence du placenta, encore in utero, d’avec la paroi interne de l’utérus. En temps normal, ce « cordon vital » n’est détaché qu’au moment de l’accouchement. Or, lorsque ce phénomène survient avant terme, un hématome—appelé rétroplacentaire—s’accumule entre l’utérus et le placenta, allant jusqu’à perturber la circulation sanguine mère-bébé.
Les conséquences sur la grossesse sont immédiates : selon l’étendue du décollement et la rapidité de la prise en charge, le bébé peut continuer à bien se développer, ou au contraire présenter des signes de souffrance ou de ralentissement de croissance. Pour la mère, ce sont d’abord les saignements et l’anémie, puis la possibilité d’une hémorragie sévère qui imposent réactivité et vigilance médicale.
Causes et facteurs de risque du décollement placentaire à connaître
Identifier les origines du décollement placentaire permet de mieux anticiper ce risque pendant la grossesse. Plusieurs facteurs aggravants et causes bien documentées existent, certains modifiables, d’autres non. Ainsi, la connaissance des antécédents médicaux et du mode de vie de chaque future mère s’avère cruciale pour la prévention.
Les antécédents médicaux et conditions favorisant un décollement placentaire
Voici les principaux facteurs associés à l’apparition d’un décollement placentaire :
🧬 Antécédents de décollement lors d’une précédente grossesse ;
⚡ Hypertension artérielle chronique, prééclampsie ;
🚬 Consommation de tabac ou drogues (notamment cocaïne) ;
👵 Âge maternel élevé (plus de 35 ans) ;
🩺 Troubles de la coagulation, diabète, traumatismes abdominaux (chute, accident) ;
📈 Grossesse multiple (attendre des jumeaux ou plus).
Ces conditions rendent indispensable un suivi médical rapproché pour préserver la santé du fœtus et la sécurité de la mère. L’accompagnement des femmes enceintes à risque s’inscrit alors comme un pilier de la prévention.
Symptômes révélateurs d’un décollement placentaire à surveiller
Reconnaître précocement un décollement placentaire repose sur la capacité à repérer des symptômes parfois très subtils, variables d’une femme à l’autre, voire d’un trimestre à l’autre de la grossesse. Cette vigilance active, à la fois personnelle et médicale, conditionne la rapidité de l’intervention et la limitation des risques pour la mère et le bébé.
Identifier les saignements et douleurs liés au décollement placentaire
Les signes les plus fréquents incluent :
Symptôme | Indication clinique | Emojis |
|---|---|---|
Saignements vaginaux | Rouges vifs ou brunâtres, d’intensité variable | 🩸 |
Douleurs abdominales | Souvent soudaines, intenses et continues | ⚡ |
Sensation de pression | Bas-ventre pesant, envies de pousser | ⬇️ |
Contractions utérines | Fréquentes, peu réactives aux antispasmodiques | 🔄 |
Troubles du rythme cardiaque fœtal | Ralentissements anormaux | ❤️ |
Parfois, un décollement placentaire débute silencieusement ou avec des symptômes peu marqués, ce qui complique le diagnostic précoce. L’exemple d’Amélie, 34 ans, enceinte de son second enfant, illustre combien une surveillante attentive à la moindre gène, notamment l’apparition subite de saignements, fait la différence pour sa propre santé et celle de son bébé.
Diagnostic précis du décollement placentaire : méthodes et outils clés
L’étape du diagnostic reste cruciale dans la gestion de tout décollement placentaire. Seule la combinaison de l’interrogatoire, de l’examen clinique minutieux et des bilans complémentaires autorise une orientation adaptée et rapide du traitement.
Rôle de l’échographie et tests complémentaires dans la détection du décollement
L’échographie obstétricale constitue l’alliée incontournable pour visualiser l’aspect du placenta, localiser l’hématome et estimer la quantité de sang résiduel. Elle permet également une évaluation fine du bien-être du fœtus par la mesure du rythme cardiaque et la vérification des mouvements actifs du bébé.
En complément, certains examens biologiques peuvent révéler une anémie de la mère ou un trouble de la coagulation. Il arrive que des tests hormonaux (dosage de la bêta-HCG notamment) soient proposés pour surveiller l’évolution de la grossesse en période d’incertitude.
Durée de résorption de l’hématome rétroplacentaire : explications essentielles
Contrairement à ce que l’on imagine parfois, le placenta ne « se recolle » jamais une fois qu’il a commencé à se séparer de la paroi utérine lors d’un décollement placentaire. Toutefois, l’hématome rétroplacentaire, c’est-à-dire la poche de sang accumulée suite à cette séparation, peut se résorber spontanément avec un traitement et un repos adéquats.
La durée de cette résorption dépend de nombreux critères, interdisant toute généralisation hâtive. Lucie, enceinte de 25 semaines, a ainsi vu son hématome disparaître sous une à deux semaines avec repos strict, tandis que pour d’autres, ce délai peut atteindre un mois ou plus, notamment si le volume initial de sang était important. Le respect scrupuleux des consignes médicales optimise les chances de récupération tant pour la mère que pour le bébé.

Facteurs influençant le temps de résorption après un décollement placentaire
Le rythme de résorption de l’hématome rétroplacentaire dépendra notamment :
🔹 De la taille et localisation de l’hématome initial ;
🔹 De la gravité du décollement placentaire (partiel ou complet) ;
🔹 De l’âge de la grossesse au moment de l’accident ;
🔹 De l’état de santé général de la mère (présence d’anémie, hypertension…) ;
🔹 De la promptitude et de l’efficacité de la prise en charge.
À noter également le rôle clé du suivi médical dans le contrôle de l’évolution : il permet de détecter toute aggravation et d’adapter la prise en charge au profil particulier du fœtus et de la mère. Cet équilibre délicat entre repos et surveillance médicale active constitue la clé d’une issue heureuse pour la plupart des patientes.
Durée de résorption d’un décollement placentaire : étapes clés
Variabilité individuelle du délai de guérison et suivi médical adapté
Dans la réalité, la rapidité de régression de l’hématome rétroplacentaire au cours d’un décollement placentaire fluctue d’un cas à l’autre, même avec un traitement optimal. Pour certaines femmes, l’hématome se réduit en moins de quinze jours ; pour d’autres, la surveillance et l’alitement s’étirent sur plusieurs semaines.
Quand la résorption est rapide et quand un suivi prolongé est nécessaire
Situation | Délai moyen de résorption | Conseil | Emoji |
|---|---|---|---|
Décollement léger | 1-2 semaines | Repos strict, monitoring à domicile | 🛏️ |
Décollement modéré | 2-4 semaines | Observation, contrôles réguliers, parfois hospitalisation | 🏥 |
Décollement sévère | Dépend du pronostic, parfois nécessité de césarienne | Hospitalisation, surveillance 24h/24 | 🚨 |
Certains critères, comme la diminution rapide des saignements et l’amélioration du bien-être fœtal, autorisent un retour progressif à une vie normale. En revanche, en cas de persistance de l’hématome ou de dégradation de l’état de la mère ou du fœtus, une hospitalisation prolongée ou une naissance anticipée—souvent par césarienne—peut être décidée pour protéger la vie de chacun.
Conséquences d’un décollement placentaire non pris en charge rapidement
Il est vital de rappeler que tout décollement placentaire négligé ou pris en charge tardivement expose à des menaces majeures, aussi bien pour le bébé que pour la mère. Les études récentes insistent sur la gravité de ces cas, particulièrement observés en fin de grossesse ou dans des régions à accès médical limité.
Risques pour la mère et le bébé en cas de traitement inadéquat
En l’absence de traitement efficace, les dangers sont de plusieurs ordres :
💔 Anémie sévère pour la mère suite à des pertes sanguines importantes ;
👶 Souffrance aiguë du fœtus ou du bébé par défaut d’oxygénation ;
🚼 Prématurité, retard de croissance intra-utérin ;
☠️ Hémorragie massive, potentiellement mortelle pour la mère.
Les sociétés savantes rappellent, sur la base de nombreux retours cliniques, que tout retard de prise en charge peut transformer une urgence médicale en drame familial et obstétrical. Le diagnostic rapide et l’intervention ciblée sauvent des vies.
Traitements et suivi : comment favoriser la résorption d’un décollement placentaire
La prise en charge d’un décollement placentaire s’ajuste toujours selon la gravité du tableau et l’état général de la mère comme du fœtus. L’objectif premier reste de permettre à la grossesse de se prolonger jusqu’à un terme protecteur pour le bébé, tout en limitant les dangers pour la mère.
Repos, hospitalisation et interventions médicales pour un meilleur pronostic
Le traitement est multifactoriel :
🛏️ Repos strict à domicile ou entrée en maternité selon l’ampleur du décollement ;
💕 Surveillance rapprochée pour contrôler la fréquence des contractions, l’évolution des saignements et les constantes du fœtus (monitoring, échographies répétées) ;
💉 Traitement symptomatique (transfusion, antispasmodiques, médicaments antihypertenseurs si besoin) ;
🚨 Césarienne d’urgence si la vie du bébé ou de la mère est en jeu.
L’exemplarité du suivi médical de femmes comme Sofia, suivie en hôpital de jour à la moindre alerte, montre à quel point la vigilance constante, l’échange régulier avec l’équipe obstétricale et l’adhérence aux consignes favorisent la réussite de la résorption de l’hématome, donc une issue favorable pour la grossesse.
Décollement Placentaire : Vigilance et Prise en Charge
Quels sont les signes atypiques à surveiller ?
Si les saignements et les douleurs abdominales brutales sont fréquents, d’autres signes doivent vous alerter immédiatement :
- Une diminution des mouvements de bébé.
- Un ventre qui reste dur en permanence (hypertonie utérine).
- Un état de malaise, pâleur ou vertiges chez la maman.
- Une baisse d’énergie générale soudaine.
Peut-on prévenir le décollement du placenta ?
Certains facteurs de risques peuvent être limités pour protéger votre grossesse :
- Arrêt impératif du tabac et des substances toxiques.
- Contrôle strict de la tension artérielle (l’hypertension est une cause majeure).
- Consultation systématique après un choc, une chute ou un accident de voiture.
Le repos suffit-il à résorber l’hématome ?
Le repos strict est la règle pour les décollements partiels et modérés afin de favoriser la cicatrisation. Cependant, le repos ne garantit pas toujours la guérison. Si l’hématome progresse ou si le rythme cardiaque fœtal s’altère, une hospitalisation d’urgence est indispensable.
Comment se déroule le suivi après le diagnostic ?
Une surveillance intensive est mise en place pour sécuriser la suite de la grossesse :
- Monitorings réguliers pour vérifier le bien-être fœtal.
- Échographies fréquentes pour mesurer l’évolution de l’hématome.
- Bilans sanguins maternels pour surveiller la coagulation et l’anémie.
Quelles sont les répercussions après l’accouchement ?
Après la naissance, l’équipe médicale s’assure de la bonne récupération de la mère et de l’enfant. Une supplémentation en fer est souvent prescrite en cas d’hémorragie importante. Compte tenu du caractère stressant de cet événement, un soutien psychologique peut être d’une grande aide pour traiter le traumatisme lié à l’urgence.
Cadre marketing Salariée à temps plein, souvent en reconversion ou en quête d’un meilleur équilibre pro/perso, Moyen à confortable, avec une attention particulière portée aux dépenses utiles et responsables